Область применения
Облитерирующий атеросклероз сосудов нижних конечностей.
Лечение пациентов с облитерирующим атеросклерозом сосудов нижних конечностей остается во многом нерешенной проблемой современной ангиологии. Большие надежды возложены на инновационный метод лечения, терапевтический ангиогенез. Первый препарат с данным механизмом действия, Неоваскулген®, запустил формирование новой фармакологической группы геннотерапевтических препаратов на основе нуклеиновых кислот (ДНК), включающих тот или иной ген, кодирующий синтез факторов роста, участвующих в ангиогенезе и обеспечивающих рост кровеносных сосудов [1].
Ишемические поражения нижних конечностей занимают важное место в структуре сердечно-сосудистой заболеваемости. Распространенность ишемии нижних конечностей (ИНК) среди населения старше 50 лет составляет 5-8%, а при наличии таких факторов риска как гиперлипидемия, курение, артериальная гипертензия или сахарный диабет достигает 30%. Наиболее частой причиной ишемии нижних конечностей является атеросклероз (около 90% от общего количества больных)[2].
В зависимости от степени заболевания по классификации А.В. Покровского-Фонтейна (рис. 1) ишемию нижних конечностей подразделяют на хроническую (ХИНК) и критическую (КИНК).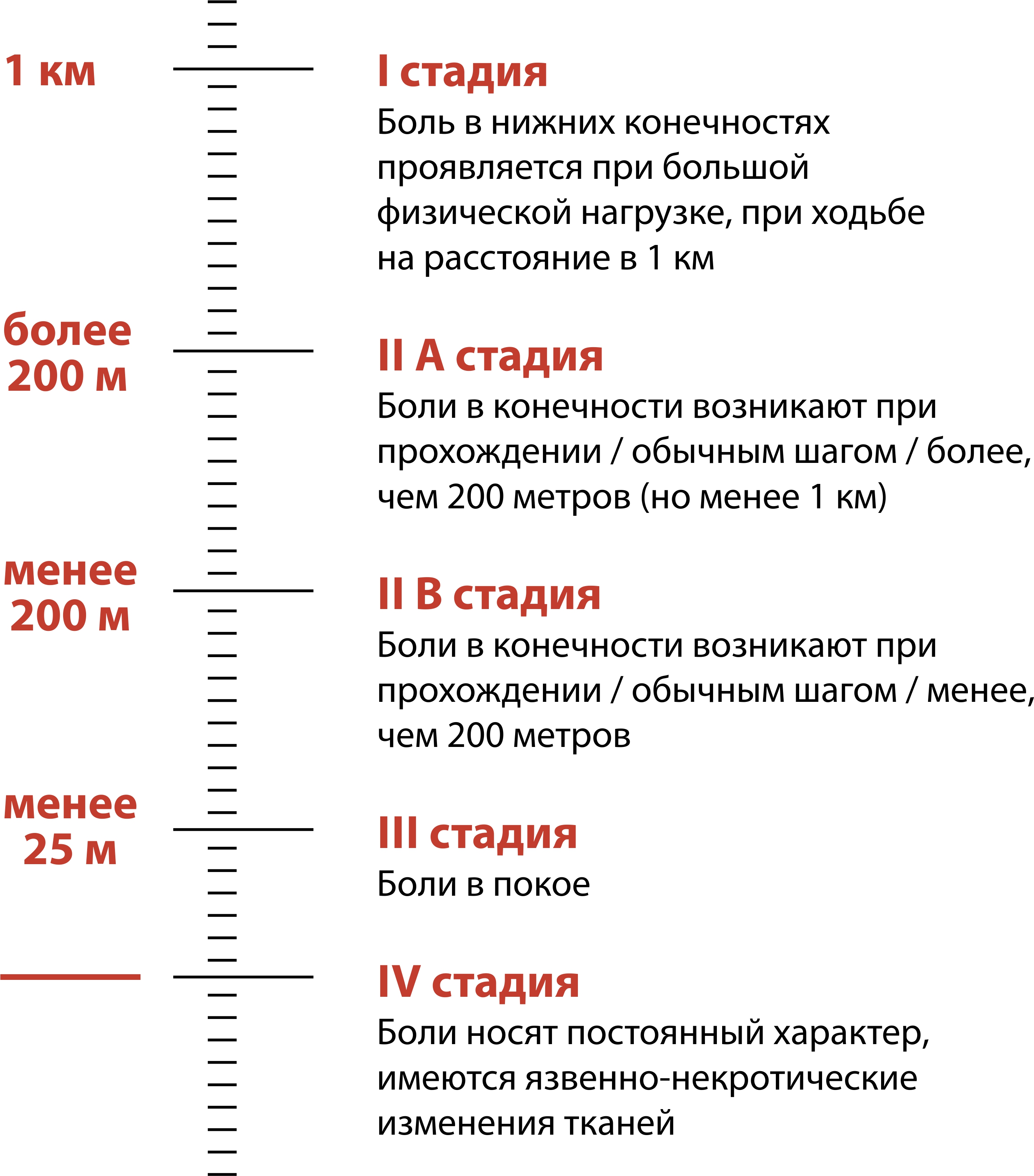
Рисунок 1. Классификация ишемии нижних конечностей по А.В. Покровскому-Фонтейну.
Основные симптомы ХИНК:
- боли при ходьбе, которые вынуждают останавливаться, - «перемежающаяся хромота»;
- цвет кожи пораженной конечности бледнее (мраморного оттенка), чем у здоровой ноги;
- уменьшение объема голени (по сравнению со здоровой);
- зябкость стоп;
- сухость кожи ног;
- ломкость и (или) медленный рост ногтей.
Прогноз в отношении сохранения нижних конечностей зависит от локализации и характера поражения артерий, степени и остроты ишемии конечности, возможностей восстановления артериального кровообращения. Прогноз для жизни определяется как тяжестью самой ишемии конечности, так и тяжестью сопутствующей патологии. Ежегодно ХИНК становится причиной ампутации у 35-40 тыс. населения РФ.
При критической ишемии нижних конечностей к указанным выше симптомам прибавляются также:
- боли в покое;
- язвенно-некротические изменения тканей ног.
Прогноз КИНК наиболее драматичен - лишь половине пациентов с установленным диагнозом КИНК проводится реваскуляризация конечности, четверть пациентов получает консервативное лечение, остальным выполняется первичная ампутация бедра или голени (рис. 2).
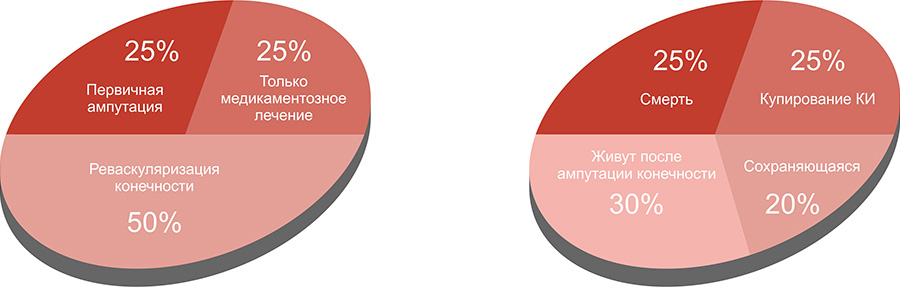
Рисунок 2. Судьба пациента с хронической критической ишемией конечностей [3].
В итоге к концу первого года послу постановки диагноза КИНК только у 45% больных есть шанс сохранить конечность, около 30% живут после ампутации бедра или голени, а 25% умрут.
Эффективность консервативной терапии невелика; только в 40 % случаев конечность может быть сохранена в течение первых 6 месяцев, 20 % больных умрут, остальным будет выполнена большая ампутация (рис. 3)
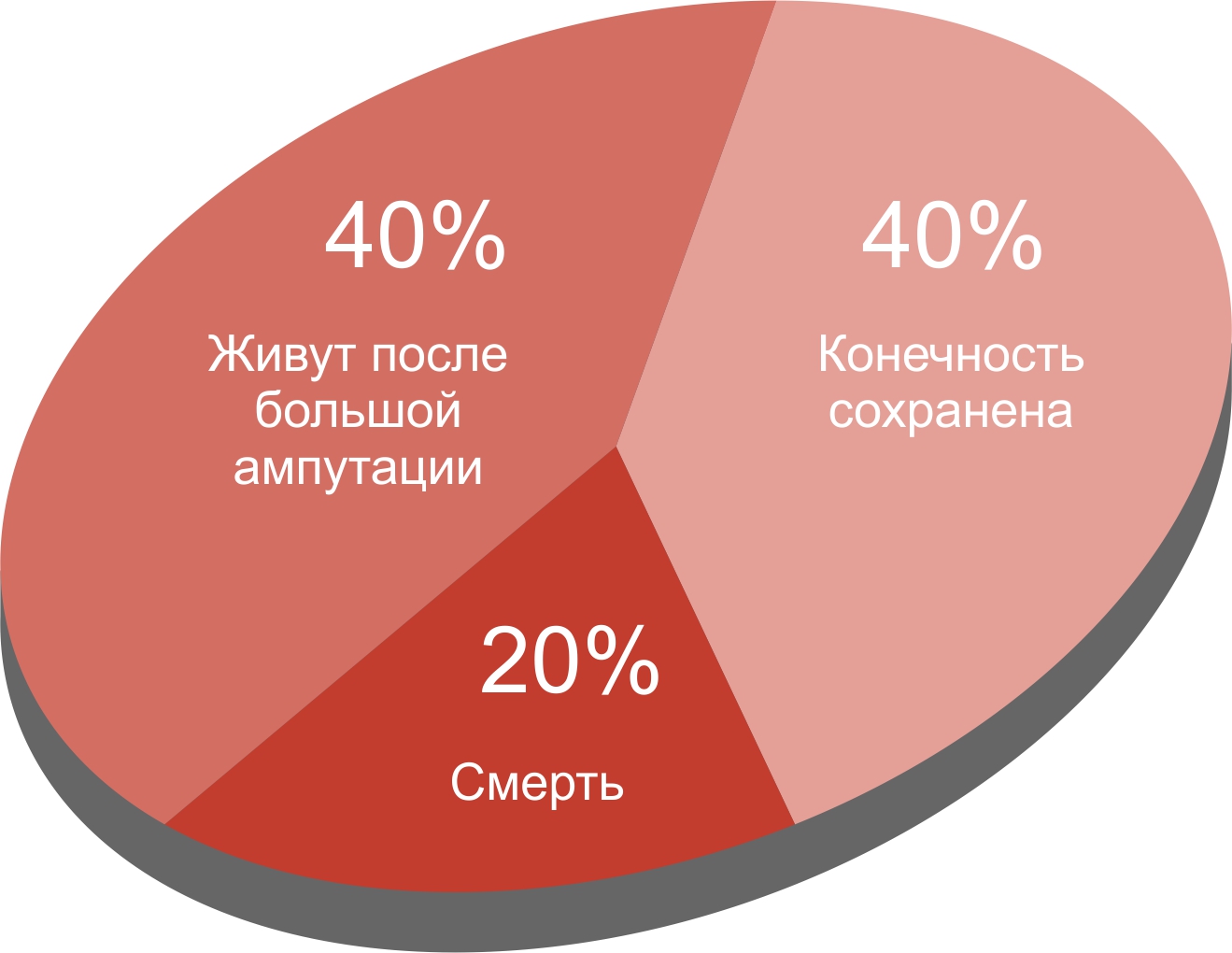
Рисунок 3. Результаты консервативного лечения КИНК в течение первых 6 месяцев [3].
Варианты ишемических поражений артерий нижних конечностей[4]:
Поражение аорто-подвздошного сегмента (тип I и II).
Тип I поражения встречается достаточно редко (10-15% случаев) и характеризуется поражением дистального отдела аорты и общих подвздошных артерий. Обычно данный тип поражения встречается у 35-55-летних пациентов, относящихся к злостным курильщикам. Артериальная гипертензия и сахарный диабет среди них встречаются редко, но часто выявляется гиперлипидемия. Пациенты данной группы обычно жалуются на перемежающуюся хромоту на уровне проксимальных сегментов конечностей, включая тазобедренный сустав и мышцы бедра. По мере прогрессирования заболевания отмечается перемежающаяся хромота в икроножных мышцах. В некоторых случаях у мужчин выявляется тетрада симптомов в виде перемежающейся хромоты на уровне обоих тазобедренных суставов и ягодиц, импотенции, атрофии мышц голеней и отсутствия пульса на бедренных артериях, называемая синдромом Лериша (Leriche). У пациентов с типом II поражения (встречается в 20% случаев) атеросклеротические изменения возникают на уровне аорто-подвздошного сегмента и также захватывают наружные подвздошные артерии вплоть до паховых областей. Окончательно распространенность процесса (тип I или II поражения) уточняется посредством визуализационных методов исследования.
Комбинированное поражение аорто-подвздошного и бедренно-подколенного сегментов (тип III).
У большинства (66%) пациентов с перемежающейся хромотой нижних конечностей имеется комбинированное поражение как аорто-подвздошного, так и бедренно-подколенного сегментов (тип III). Обычно указанное поражение возникает у пациентов, имеющих множество факторов риска: курение, артериальная гипертензия, гиперлипидемия и, иногда, сахарный диабет, возникший в зрелом возрасте. Обычно у этих пациентов перемежающаяся хромота значительно более выражена по сравнению с пациентами, у которых изолированное поражение либо аорто-подвздошного либо бедренно-подколенного сегментов и часто прогрессирует в критическую ишемию, характеризующуюся возникновением болей в покое, появлением ишемических язв в области стоп и гангрены.
Изолированное поражение бедренно-подколенного сегмента (тип IV).
Изолированное поражение бедренно-подколенного сегмента обычно проявляется появлением перемежающейся хромоты. Обычно это пациенты более пожилого возраста (50-70 лет), часто страдающие артериальной гипертензией, сахарным диабетом II типа и поражением коронарных и сонных артерий. Обычно у них не нарушена пульсация бедренной артерии, но отсутствует пульс на подколенной артерии и артериях стоп. Также обычно в их случае дозированные нагрузки (ходьба) позволяют увеличить дистанцию безболевой ходьбы. При этом положительный эффект сохраняется в течение длительного промежутка времени, но лишь при отсутствии сочетанного выраженного поражения аорто-подвздошного сегмента. Поэтому, изначально, этим пациентам рекомендуется консервативная терапия, которая в большинстве случаев позволяет сохранить конечности пациентам старше 60 лет, имеющим поражение поверхностной бедренной артерии. Вероятность ампутации у них составляет 2-12% в течение 10 лет. Пятилетняя выживаемость составляет 70-80%, и только 10% из этих пациентов потребуется хирургическая реваскуляризация.
Поражение бедренно-подколенного сегмента (тип V).
Пациенты этой группы характеризуются максимальным риском потери конечности. Обусловлено это плохими отдаленными результатами реваскуляризации на уровне тибиального сегмента. Более того, обычно это возрастные пациенты (старше 65 лет). Из сопутствующей патологии у них, чаще всего, встречается сахарный диабет, нарушения липидного обмена, а также нередко они курят. Все эти факторы в большой степени способствуют прогрессированию заболевания. У части из этих больных сохраняется проходимость аорто-подвздошного и бедренно-подколенного сегментов при одновременном диффузном, тяжелом поражении берцовых артерий.
Терапевтический ангиогенез как метод лечения с наибольшей эффективностью может применяться у больных с IV и V типом поражения. К тому же, по статистике, около 20-30% пациентов с ишемией нижних конечностей относятся к «нешунтируемым» в области дистальных поражений сосудов, имеют неврологические нарушения или общее тяжелое состояние и, поэтому, не могут рассматриваться как кандидаты для оперативного лечения. И, чаще всего, единственным вариантом для таких пациентов становится ампутация и для них, в качестве альтернативной стратегии лечения, также может рассматриваться терапевтический ангиогенез.
Список литературы:
- Деев Р.В., Червяков Ю.В., Калинин Р.Е. и др. Теоретические и практические аспекты применения препарата на основе нуклеиновой кислоты, кодирующей эндотелиальный сосудистый фактор роста («Неоваскулген»). Angiologia.ru. 2011; 1.
- Кохан Е.П., Заварина И.К. Избранные лекции по ангиологии, 2-ое издание. – М.: Наука, 2006. с.97
- Национальные рекомендации по ведению пациентов с сосудистой артериальной патологией (Российский согласительный документ). Часть 1. Периферические артерии. – М.: Изд-во НЦССХ им. Бакулева РАМН, 2010. – 78 с.
- Расмуссен Т.Е., Клауз Л.В., Тоннессен Б.Г. Руководство по ангиологии и флебологии. Перевод с английского под редакцией проф. Стойко Ю.М., проф. Замятина М.Н. – М.: Литтерра, 2010. – 560 с.